Terapie
WIZYTA PATRONAŻOWA MALUSZKÓW W WIEKU OD 0-6 m-c ż oraz 6-12 m-c ż
- Wykonam ocenę neurorozwojowa oraz diagnozę funkcjonalną maluszka
- Dowiesz się czy rozwój motoryczny Twojego dziecka przebiega prawidłowo
- Sprawdzę czy nie ma przepukliny pępkowej
- Wykonam pomiary główki w kierunku plagiocefalii
- Jeśli uznasz ze to konieczne, zważę malucha czy prawidłowo przybiera na wadze
- Zaprezentuję prawidłową pielęgnację dobraną do potrzeb i etapu rozwoju Twojego maluszka tj. noszenie, przewijanie, układanie, ubieranie , aby już od pierwszych chwil stymulować prawidłowy rozwój motoryczny dziecka
- Pokarzę jakie zabawy mają wpływ na rozwoju malucha

TERAPIA NDT BOBATH
Według definicji pani Zofii Szwiling NDT Bobath to terapia funkcjonalna, adekwatnie dobrana do wieku i możliwości dziecka, aktywizująca wszystkie układy w ciele pacjenta po uprzednim specjalistycznym ich przygotowaniu czy zabezpieczeniu, wykorzystująca napięcie mięśniowe zbliżone maksymalnie do prawidłowego i prowadzona z zachowaniem liniowości we wszystkich segmentach ciała. W rehabilitacji metodą NDT-Bobath podkreśla się duże znaczenie plastyczności mózgu, nieprawidłowego przetwarzania sensorycznego, możliwości oceny rezultatów, indywidualnego planowania działań usprawniających oraz możliwości partycypacji opiekunów pacjentów. Taka metoda rehabilitacji neurologicznej jak NDT-Bobath pozwala w sposób aktywny redukować problemy osób z uszkodzeniami ośrodkowego układu nerwowego. Jako główny cel metody Bobath podkreśla się poprawę funkcji z możliwie maksymalnym czynnym udziałem pacjenta i jednocześnie pozbawionym kompensacji. Pozyskiwanie nowych umiejętności pozwala na coraz to inne aktywności, a to z kolei umożliwia większą partycypację w życiu społecznym. Pacjent zyskuje samodzielność, poprawie ulega więc jakość życia zarówno jego, jak i osób od których jest zależny.
Rehabilitacja Bobath pozwala na diagnostykę oraz prowadzenie terapii u noworodków, niemowląt, dzieci w przypadku:
- asymetrii,
- problemów z dystrybucją napięcia (obniżone lub wzmożone napięcie mięśniowe),
- zaburzeń rozwoju psycho–ruchowego
- uszkodzeń splotów nerwowych,
- chorób nerwowo–mięśniowych typu SMA,
- przepuklina oponowo–rdzeniowa,
- wad rozwojowych,
- zaburzeń koordynacji,
- zaburzeń karmienia,
- mózgowego porażenia dziecięcego (hemiplegia, diplegia, tetraplegia),
- nauki pozycjonowania pacjentów w celu przeciwdziałania zmianom wtórnym,

TERAPIA INTEGRACJI SENSORYCZNEJ
Zaburzenia SI to nieprawidłowości we właściwym odbieraniu i interpretacji bodźców sensorycznych. W efekcie dochodzi do nieprawidłowej odpowiedzi (reakcji) na poddawane wrażenia zmysłowe. Zaburzenia Integracji Sensorycznej najczęściej rozpoznaje się u dzieci w wieku przedszkolnym oraz szkolnym. Dzieje się to w oparciu o szczegółową diagnozę. Terapia SI to zespół działań – ćwiczeń, zabaw i aktywności, które mają za zadanie wyzwalanie konkretnych reakcji sensorycznych, dzięki czemu następuje poprawa organizacji wrażeń zmysłowych. Terapia SI jest prowadzona przez terapeutę integracji sensorycznej w specjalnie do tego celu przygotowanej pracowni i z użyciem pomocy do Integracji Sensorycznej. Celem terapii SI jest kontrolowana stymulacja wszystkich systemów zmysłowych, która wpływa na poprawę funkcjonowania w sferze emocjonalnej i motorycznej.
Zaburzenia integracji sensorycznej – dostrzeż objawy
Poniżej znajduje się kilka sygnałów, które mogą świadczyć o potencjalnych zaburzeniach sensorycznych dziecka.
Nadwrażliwość na bodźce
- Unika fizycznej bliskości i dotyku.
- Lubi nosić tylko specyficzne rodzaje ubrań, przeszkadzają mu metki.
- Nie lubi brudzić się klejem i farbami.
- Nie lubi obcinać paznokci, czesać się i myć zębów.
- W głośnych miejscach staje się marudne, czy poddenerwowane.
- Źle reaguje na głośne dźwięki, np. muzyki, odkurzacza.Zbyt mała wrażliwość bodźce
- Nie zauważa zadrapań, czy siniaków spowodowanych upadkiem
- Kolorując, bardzo mocno dociska kredkę
- Poszukuje głośnych dźwięków
- Lubi być mocno przytulane, lub samo mocno przytula.Problemy z równowagą
- Ma słabą równowagę, często upada lub się potyka
- Idąc po pokoju obija się o meble
- Ma kłopoty ze swobodnym poruszaniem sięAgresja
- Łatwo wpada we frustrację, reaguje agresją na przytłoczenie odbieranymi bodźcami
Ruchliwość
- Jest w ciągłym ruchu i wszędzie go pełno
- Cały czas trzyma coś w rączkach i tym porusza
- Trudno mu się skoncentrować, łatwo się rozprasza.Opóźnienie w rozwoju zdolności ruchowych
- Ma problemy z samodzielnym zapinaniem guzików, sznurowaniem butów
- Ma trudność uczeniu się nowych umiejętności ruchowych (łapanie piłki, jazda na rowerze)
- Niepoprawnie trzyma ołówek, sztućce czy nożyczki
- Niepewnie wchodzi lub schodzi po schodach
- Ma kłopoty z wycinaniem, rysowaniem po śladzieWybredność w jedzeniu
- Unika nowych smaków [SA1]
- Jest wybredne pod względem konsystencji spożywanych pokarmów
- Ma tendencję do wypychania sobie ust jedzeniem
MASAŻ SHANTALA
Masaż Shantala cieszy się dużą popularnością wśród rodziców, ponieważ jego prawidłowe wykonanie przynosi liczne korzyści dla dziecka. Wśród najważniejszych pozytywnych skutków masażu Shantala można wymienić:
- regulację snu;
- poprawę funkcjonowania układu trawiennego;
- przeciwdziałanie kolkom związanym z problemami trawiennymi;
- wyciszenie i uspokojenie dziecka;
- wsparcie funkcjonowania układu immunologicznego;
- stymulowanie do działania układu hormonalnego;
- podniesienie świadomości własnego ciała.
- stymulacja czucia głębokiego i powierzchownego
- poczucie własnego ciała, które jest koniecznym doświadczeniem dla noworodków
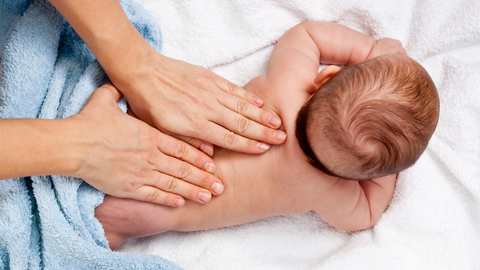
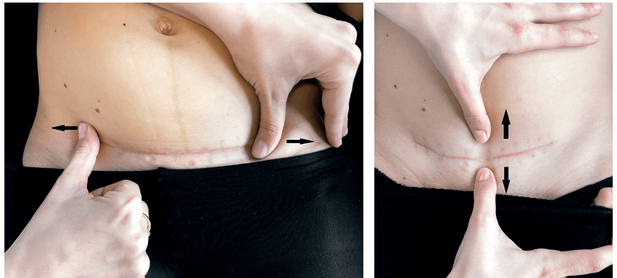
MOBILIZACJA BLIZNY
Cesarskie cięcie jest najczęściej wykonywaną operacją położniczo-ginekologiczną. Pozostaje po nim blizna, która wpływa nie tylko na ograniczenie ruchomości skóry, ale także na ruchomość wszystkich tkanek połączonych zrostem z obszarem blizny.
Nieprawidłowości w procesie formowania się blizny mogą nieść ze sobą konsekwencje w postaci:
- bólów głowy,
- zespołów bólowych kręgosłupa i miednicy
-zespołów bólowych narządu ruchu.
Wczesna rehabilitacja blizny po cesarskim cięciu jest ważnym czynnikiem w procesie jej formowania się.
DYSFUNKCJE PO CESARSKIM CIĘCIU
- zakażenia rany,
- zrosty,
- bóle głowy, a także pleców, które mogą zacząć doskwierać nawet do kilku lat po operacji.
Grubość oraz przesuwalność blizny względem tkanki podskórnej i powięzi są istotnymi czynnikami, które wpływają na powstawanie dysfunkcji. Blizna wpływa nie tylko na ograniczenie ruchomości skóry, ale także na ruchomość wszystkich tkanek połączonych zrostem z obszarem blizny. Zrosty są to sklejenia, zrośnięcia tkanek ze sobą w okolicy rany. Tkanki podczas gojenia zrastają się ze sobą. Zrosty są potrzebne do zabliźnienia rany, jednakże czasem powstaje ich zbyt wiele, przez co nie są w stanie przesuwać się względem siebie. Gdy zrosty obejmą okolice jelita, mogą wystąpić problemy trawienne, uczucie rozpierania w brzuchu, bolesne wzdęcia, niedrożność jelit. Aby zapobiec wyżej wymienionym konsekwencjom, należy przeprowadzić rehabilitację blizny. Odległymi (zarówno w czasie, jak i miejscu występowania) konsekwencjami zrostów po cesarskim cięciu, wynikającymi z restrykcji w obrębie gojących się tkanek (czyli obniżonej możliwości ślizgu pomiędzy kolejnymi warstwami tkanek), mogą być zespoły bólowe narządu ruchu. Są one trudno identyfikowalne z występowaniem blizny, a ich bezpośrednią przyczyną jest związane z występowaniem blizny (a więc obszaru tkanek sklejonych ze sobą i nierozciągliwych) zaburzenie wzorca postawy ciała i chodu, zmiana napięcia oraz długości spoczynkowej antagonistycznych grup mięśniowych, zmiana geometrii i zmniejszenie elastyczności powięzi. Wczesna rehabilitacja blizny po cesarskim cięciu zapobiega powstawaniu zrostów, a gdy one wystąpią, pomaga je rozluźnić. Rehabilitacja blizny wpływa na przywrócenie jej prawidłowej ruchomości oraz oddzielenie jej od otaczających tkanek. Blizna powinna być jak najbardziej elastyczna oraz ruchoma. Sesja terapeutyczna powinna trwać ok. 30–45 min i odbywać się jeden–dwa razy w tygodniu. Długość terapii jest zależna od stopnia twardości blizny. Rehabilitację blizny najlepiej podjąć po mniej więcej czterech–pięciu tygodniach od zabiegu cesarskiego cięcia.
TERAPIA RĘKI
Ponieważ nieprawidłowy rozwój motoryczny najczęściej wpływa negatywnie również na rozwój ręki, terapia w tym zakresie opiera się w głównej mierze na usprawnianiu małej motoryki, czyli precyzyjnych ruchów rąk, dłoni i palców. Ćwiczenia dobierane są przez terapeutę indywidualnie do potrzeb dziecka. Terapię zawsze poprzedza diagnoza, skoncentrowana na rozpoznaniu stopnia trudności u dziecka. Terapię ręki można prowadzić indywidualnie lub połączyć z terapią integracji sensorycznej.
Wskazaniem do terapii ręki, zarówno dla dzieci, jak i dla osób dorosłych, są sytuacje, podczas których występują:
· trudności w planowaniu ruchowym,
· problemy z koordynacją pracy obu rąk,
· problemy z nauką samoobsługi, jak ubieranie się, zapinanie guzików,
· nieadekwatne dostosowanie siły i szybkości ruchów do wykonywanej czynności,
· zaburzenia sprawności grafomotorycznej – dziecko nie lubi lub nie umie wycinać, rysować, malować, ma niedokładne i niestaranne pismo, każda nowa forma zajęć z wykorzystaniem umiejętności rąk nie sprawia dziecku przyjemności,
· trudności w trzymaniu kredek czy ołówka, przedmioty wypadają z dłoni lub przebijają kartkę pod ich naciskiem,
· trudności z koncentracją,
· nieprawidłowa postawa ciała,
· niechęć do dotykania różnych faktur,
· zaburzenia koordynacji oko–ręka,
· zbyt wolne lub zbyt szybkie tempo wykonywania różnych czynności manualnych, co prowadzi do niestaranności,
· zaburzenia napięcia mięśniowego w obrębie obręczy barkowej lub całego ciała (wzmożone bądź obniżone napięcie mięśniowe).

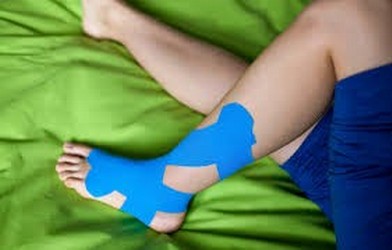
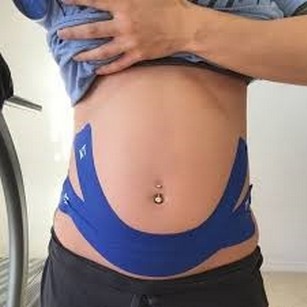
KINESIOTAPING
Kinesiotaping – co to jest? Kinesiotaping (Kinesiology Taping), zwany także plastrowaniem dynamicznym, to jedna z metod terapeutycznych wykorzystywanych przez fizjoterapeutów. Jest to oklejanie specjalnymi, elastycznymi taśmami ściśle określonych obszarów ciała. Koncepcja ta została szczególnie mocno spopularyzowana w ciągu ostatnich 10 lat, jej twórcą jest japoński chiropraktyk dr Kenzo Kase, który opracował materiał do produkcji taśm oraz sposoby aplikacji, uwzględniając różne dysfunkcje, nie tylko w obrębie narządu ruchu, ale również układu limfatycznego, czy możliwości wykorzystania w terapii blizn. Kinezjotaping, mimo braku jakichkolwiek substancji chemicznych, farmakologicznych, które miałyby przenikać przez skórę, wykazuje niezwykle korzystne, udokumentowane licznymi publikacjami działanie. Efekt bardzo często jest natychmiastowy. Oczywiście proces leczenia wymaga wielu różnych środków i nie należy traktować tej metody jako panaceum na wszystkie problemy narządu ruchu, ale warto mieć na uwadze, że kinesiotaping jako jedna z nielicznych technik pozwala szybko pozbyć się bólu lub przynajmniej go zredukować. Ta właściwość użycia plastrów kinesio zainteresowała szczególnie mocno sportowców. W sytuacji, gdy pojawia się kontuzja i dolegliwości bólowe, np. ból kolana, zastosowanie tapingu może umożliwić kontynuację rywalizacji bez bólu, stanowiąc także niejako bierną podporę dla mięśnia i chroniąc go przed dalszym uszkodzeniem. Bogate doświadczenia autora w tym zakresie pozwalają przytoczyć przypadek, w którym ból spowodowany kontuzją przywodzicieli, został tak mocno zredukowany, że pacjentce udało się wziąć udział w turnieju tanecznym, zajmując 1 miejsce. Dynamiczne plastrowanie pozwala także na zwiększenie siły mięśniowej poprzez zapewnienie lepszego ukrwienia. Z tego powodu zastanawiano się kiedyś, czy nie potraktować ich jako środek dopingowy. Brak substancji chemicznych przedostających się do krwiobiegu ostatecznie wykluczył jednak taką możliwość. Kinesiotaping – wskazania. Komu może pomóc plastrowanie dynamiczne? Metoda kinesiotapingu jest skuteczna w przypadku bardzo wielu schorzeń i przypadłości o charakterze zarówno ostrym, jak i przewlekłym. Jej zastosowanie nie ogranicza się jedynie do obszaru narządu ruchu.
Wskazania do kinesiotapingu to :
· urazy i kontuzje typu naderwanie mięśnia, skręcenie stawu (np. skręcenie kostki),
· wady kręgosłupa i klatki piersiowej,
· zespoły bólowe kręgosłupa i kończyn (np. kinesiotaping kolana, barku i szyi),
· dolegliwości bólowe o podłożu zwyrodnieniowym,
· obrzęki limfatyczne, np. u kobiet po mastektomii (tzw. taping limfatyczny), u kobiet w ciąży
· porażenie nerwu twarzowego,
· zaburzenie połykania,
· występowanie rozległych siniaków spowodowanych urazem,
· terapia blizn,
· wady ustawienia stóp,
· pomocniczo – w obniżonym napięciu mięśniowym,
· terapia punktów spustowych,
· terapia pacjentów neurologicznych.
Plastry kinesio można wykorzystywać na prawie wszystkie części ciała, możliwy jest np.: taping łopatki, nadgarstka, kręgosłupa, łydki czy plastrowanie dynamiczne brzucha.
REHABILITACJA W CIĄŻY I PO PORODZIE
Fizjoterapia kobiet w ciąży i w połogu jest dzisiaj odrębną dziedziną rehabilitacji. Zajmuje się profilaktyką, diagnozowaniem i eliminowaniem powikłań oraz dolegliwości powstałych w organizmie kobiety w okresie ciąży, porodu, połogu i później. W Polsce kobiety nadal niepotrzebnie uznają za normalne występowanie przykrych objawów i dolegliwości wynikłych z przebytej ciąży i porodu. Są to oczywiście jedne z najtrudniejszych fizjologicznie okresów w życiu kobiety, gdy organizm jest poddawany wielu zmianom hormonalnym i anatomicznym, warto więc odpowiednio wcześnie przygotować się do tej rewolucji. Również powrót do czynności dnia codziennego w połogu oraz pełnej sprawności popołogowej potrafi sprawiać duże problemy. Proponuję pełną gamę ćwiczeń, masaży i zabiegów ułatwiających ten etap życia. Pomagam także w modelowaniu sylwetki i uzyskaniu świetnej kondycji. Bardzo ważną częścią treningu w okresie okołoporodowym są ćwiczenia mięśni dna miednicy, ponieważ ich odpowiedni stan zmniejsza ryzyko uszkodzenia tkanek podczas drugiej fazy porodu. Odczuwane problemy dotyczą najczęściej układu moczowego i płciowego. Najczęstsze z nich to: wysiłkowe nietrzymanie moczu, częstomocz, bolesność podczas współżycia, obniżenie ścian pochwy i narządów miednicy mniejszej, zaparcia, hemoroidy, nietrzymanie gazów i stolca itp. Każda przyszła mama powinna wiedzieć jak ważna jest rola fizjoterapii w ciąży i w połogu nie tylko dla kobiet, ale także dla ich dzieci i partnerów. Wcześnie rozpoczęta i odpowiednio prowadzona ma nieoceniony wpływ na zdrowie psychiczne i fizyczne kobiet oraz ich rodzin.
W naszym gabinecie zajmiemy się każdym Twoim problemem.

PNF
PNF jest skrótem i oznacza proprioceptywne nerwowo–mięśniowe torowanie, z ang. proprioceptive neuromuscular facilitation. Koncepcja została stworzona z zamierzeniem jej wykorzystania u pacjentów z mózgowym porażeniem dziecięcym. Wśród pionierów tego rodzaju proprioceptywnej stymulacji wyróżnia się dr Hermana Kabata, Margaret Knott oraz Doroty Voss, która jest autorką książki opisującej idee stworzenia tej metody rehabilitacji (metoda to narzędzie terapeutyczne w fizjoterapii, może wykorzystywać zarówno przyrządy, jak i ćwiczenia) – jako jedna z pierwszych organizowała półroczne kursy z terapii PNF w latach 50–tych ubiegłego wieku.
Koncepcja PNF wykorzystuje działanie receptorów pozwalających znacznie przyspieszyć reakcję zwrotną pochodzącą z układu nerwowego:
· proprioceptywna – czyli stymulująca głównie receptory ruchu oraz pozycji ciała,
· nerwowo–mięśniowa – funkcjonuje z zaangażowaniem elementów wspólnych dla mięśni oraz układu nerwowego (synapsy, jednostki motoryczne, białka mięśniowe),
· torowanie (ułatwianie, facylitacja) – ma wzbudzać motywację pacjenta i jest oparta o procesy nauczania motorycznego – tzw. motor learningu, torując nowe możliwości funkcjonalne.

Najbardziej podstawowe zasady rehabilitacji metodą PNF to:
· odnalezienie najsilniejszych stron pacjenta,
· praca bez bólu,
· wykreowanie przestrzeni sprzyjającej efektom terapii,
· pozytywne nastawienie – usprawnianie należy rozpocząć od aktywności, które pacjent jest w stanie wykonać,
· motywacja – rolą terapeuty jest nauka rozwiązywania problemów i ukazanie efektów terapii, co stanowić będzie chęć do kontynuowania rehabilitacji.
Terapia PNF z perspektywy terapeuty to trójpłaszczyznowe wzorce ruchowe różnych części ciała i w różnych kombinacjach. Używanie technik, jak np. kombinacja skurczów izotonicznych czy rytmiczne pobudzanie ruchu do osiągnięcia pożądanego rezultatu terapeutycznego.
Metoda PNF – wskazania i przeciwwskazania
Wskazania do zastosowania PNF w rehabilitacji to głównie:
· mózgowe porażenie dziecięce,
· porażenie nerwu twarzowego,
· dysfunkcje i zaburzenia połykania oraz żucia w logopedii – dysfagia,
· stymulacja oddychania,
· wady postawy ciała, skoliozy,
· choroby nerwowo–mięśniowe, np. SMA,
· usprawnianie po urazach, kontuzjach,
· zespoły bólowe,
· choroby o podłożu zwyrodnieniowym,
· rehabilitacja pacjentów po udarach mózgu.
